- Les cas de thrombose suite au vaccin AstraZeneca sont de 1 pour 1 000 000, c'est à dire très rares
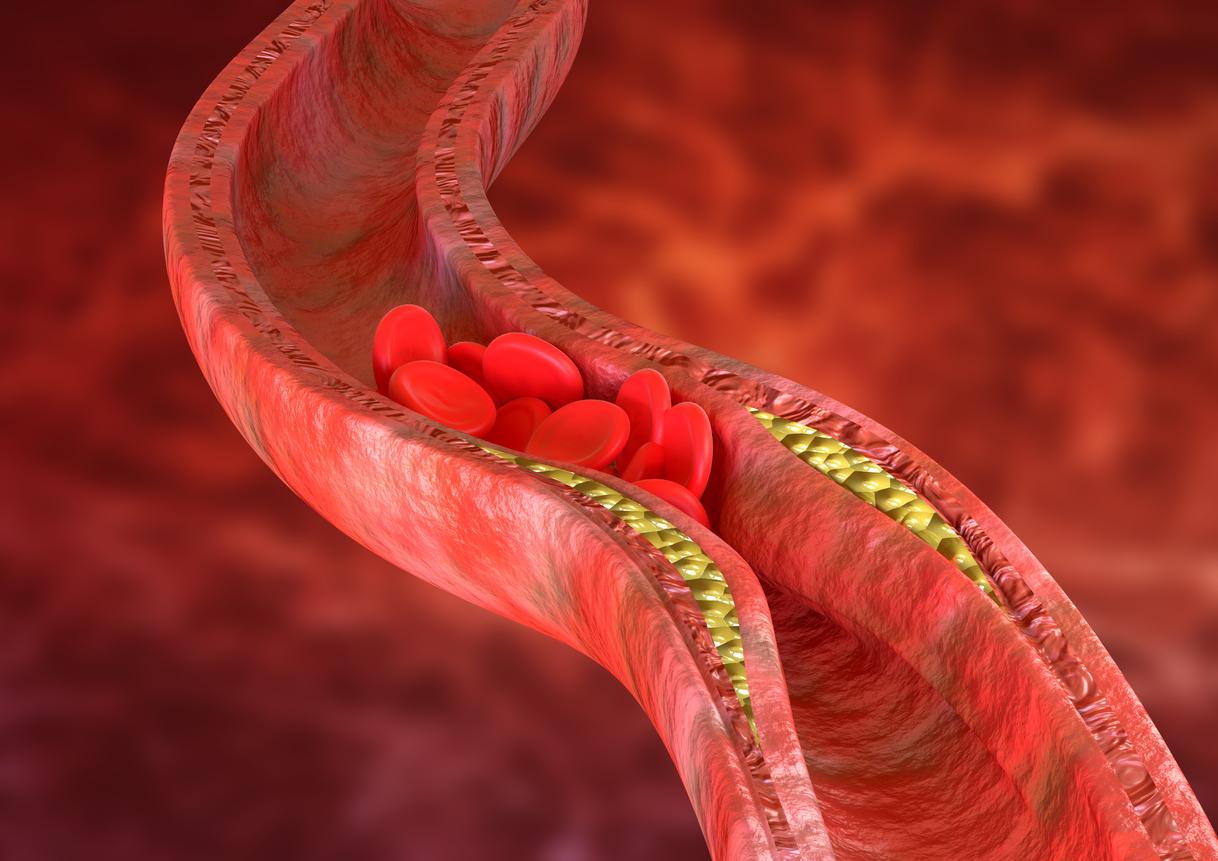
- Ces thromboses surviennent en association avec une baisse de plaquettes
- Une association entre la protéine Spike contenue dans le vaccin et des cellules endothéliales pourrait en être la cause
- Un traitement par anticoagulants non-hépariniques et des immunoglobines intraveineuses à forte dose serait efficace
Le New England Journal of Medicine publie 2 petites séries de thrombopénies avec coagulation intra-vasculaire disséminée et thromboses multiples après la vaccination AstraZeneca. Ces thromboses incluent des thromboses du sinus veineux cérébral sagittal supérieur, d’évolution mortelle, et survenant 5 à 16 jours après une première injection du vaccin Covid-19 AstraZeneca. L’une, norvégienne, concerne 5 professionnels de santé et l’autre 11 personnes en Allemagne et en Autriche.
L’âge moyen des personnes touchées, essentiellement des femmes, serait de 36 ans (22 à 49 ans). La cause serait secondaire à l’apparition d’un auto-anticorps de type « Thrombopénie Induite par l’Héparine », systématiquement retrouvé, et qui serait capable de déclencher la coagulation. D’après les auteurs, un traitement par anticoagulants non-hépariniques et des immunoglobulines intraveineuses à forte dose, administré suffisamment tôt, serait efficace.
Alerter sans effrayer
Les thrombologues ont été très surpris par le profil des patients qui ont eu ces thromboses atypiques puisqu’il s’agissait plutôt de femmes, jeunes, avec des thromboses de site très insolite, par exemple au niveau abdominal, sur des gros vaisseaux comme des thromboses portales, et des thromboses veineuses cérébrales, ce qui est très rare.
Surtout ces thromboses sont survenues en association à une baisse des plaquettes, exactement comme dans une « coagulopathie de consommation », une activation généralisée de la coagulation sanguine. Donc en gros quelque chose de catastrophique chez des femmes jeunes qui venaient de recevoir le vaccin AstraZeneca.
Mais il faut aussi raison garder car ces thromboses cérébrales sont exceptionnelles : si l’incidence des thromboses en France est de l’ordre de 1 pour 1000, pour les thromboses cérébrales on est à moins de 1 pour 100 000. Avec le vaccin, on est sur une incidence d’une quarantaine de cas de thromboses atypiques sur 30 à 40 millions de personnes vaccinées en Europe, c’est-à-dire proche de 1 pour 1 million.
Donc ce sont des accidents thrombotiques particulièrement rares, qui existent aussi avec les autres vaccins à adénovirus et dont les vaccins à ARNm ne sont probablement pas dispensés.
Pourquoi des thromboses atypiques ?
La question se posait du pourquoi de ces thromboses atypiques survenant comme une réaction inflammatoire disproportionnée.
Le tableau clinique associant une thrombocytopénie modérée à sévère et des complications thrombotiques à des sites inhabituels, débutant environ 1 à 2 semaines après la vaccination contre le SRAS-CoV-2 avec AstraZeneca, suggère un trouble qui ressemble cliniquement à une thrombocytopénie sévère induite par l'héparine, un trouble bien connu causé par des anticorps activateurs de plaquettes qui reconnaissent les complexes multimoléculaires entre le PF4 cationique et l'héparine anionique.
Ces dernières années, il a été reconnu que des déclencheurs autres que l'héparine pouvaient provoquer un trouble prothrombotique qui ressemble fortement à la thrombocytopénie induite par l'héparine, tant sur le plan clinique que sérologique, notamment certains médicaments polyanioniques, mais pas seulement, et par exemple après des infections virales et bactériennes ou une chirurgie prothétique du genou. Ces divers scénarios cliniques avec des déclencheurs non-pharmacologiques apparents ont été classés sous le terme de « thrombopénie auto-immune induite par l'héparine ».
Explorer pour comprendre
C’est ce qui a fait rechercher par l’équipe allemande et l’équipe norvégienne des auto-anticorps de type TIH, ou « Thrombopénie Induite par l’Héparine », c’est-à-dire que ces patientes ont développé des auto-anticorps anti-PF4 qui ressembleraient à ce qui est décrit dans les orages vasculaires des TIH avec une sorte de stimulation intravasculaire disséminée et suractivation des plaquettes, des cellules endothéliales, des monocytes… alors même que ces femmes n’avaient pas reçu d’héparine.
Il faut savoir que nous avons à la surface de nos vaisseaux, sur les cellules endothéliales, ce qui ressemble à de l’héparine : ce sont des glycosaminoglycanes, des sucres, qui tapissent nos cellules endothéliales et il est possible que la protéine Spike, qui était donc reçue lors de cette vaccination, s’est associée à ces glycosaminoglycanes dans certaines circonstances, et a mimé ce qui pouvait servir comme signal déclencheur immun, avec apparition d’auto-anticorps, qui se sont retournés contre les plaquettes des patientes, induisant ainsi une hypercoagulabilité majeure et ces thromboses particulièrement dramatiques.
Mais, au final, il s’agit d’une auto-immunité très rare, survenant sur un terrain très particulier, plutôt féminin et jeune propice aux réactions auto-immunes, avec la possibilité d’une dérégulation immunitaire.
Prévenir l’agression immune
Le risque iatrogène n’est jamais à zéro, y compris pour un vaccin, mais il faut tout faire pour le réduire. Tout d'abord, il faut savoir que chez certains patients, une thrombose veineuse ou artérielle peut se développer dans des sites inhabituels tels que le cerveau ou l'abdomen, ce qui devient cliniquement apparent environ 5 à 20 jours après la vaccination. Si une telle réaction s'accompagne d'une thrombopénie, elle peut représenter un effet indésirable de la vaccination Covid-19 qui a précédé.
Dans ce contexte, le Pr Ismaël Elalamy rappelle qu’il est préférable de veiller à piquer en intramusculaire et pas en intravasculaire, et donc vérifier à l’absence de retour sanguin avant d’administrer le vaccin.
Il faut également vérifier dans les suites du vaccin qu’il n’y a pas de réaction locale ecchymotique ou purpurique extensive, très douloureuse, qui devrait alerter sur une réaction générale totalement disproportionnée qui peut se produire au niveau général avec une réaction inflammatoire aberrante.
Explorer pour traiter à temps
En cas de signes, de douleur, d’œdème, de céphalées intenses ou tenaces, de vertiges, de troubles de la vue, il faut que les personnes vaccinées consultent en urgence pour un examen clinique de confirmation, un hémogramme pour vérifier le taux des plaquettes et essayer d’objectiver une thrombose par l’imagerie.
D’après les auteurs de ces études, le traitement curatif doit être mis en place sans attendre tous les résultats avec un traitement anti-thrombotique non-héparinique ou anticoagulant direct par voie orale, qui n’interfère pas avec la voie héparine dépendante.
Les allemands proposent aussi d'administrer de fortes doses d'immunoglobulines intraveineuses pour inhiber l'activation plaquettaire. Cette recommandation est parallèle à l'expérience émergente dans le traitement de la thrombopénie auto-immune grave induite par l'héparine, dans laquelle les immunoglobulines intraveineuses à forte dose ont entraîné une augmentation rapide de la numération plaquettaire et une désescalade de l'hypercoagulabilité.